Щоб боротись з респіраторними хворобами, наш організм потребує подвійного захисту. По-перше, він відправляє своїх “вартових” — імунні клітини — на місце інфекції, щоб боротись з патогеном. По-друге, йому потрібно втримати під контролем самих “вартових”, щоб вони не зашкодили самому організму. Якщо йому не вдається цього зробити, гарячка і кашель можуть загостритись до загрозливих для життя рівнів. Саме це сталося з десятками тисяч пацієнтів, які померли від нової хвороби COVID-19, яку спричиняє коронавірус SARS-CoV-2.
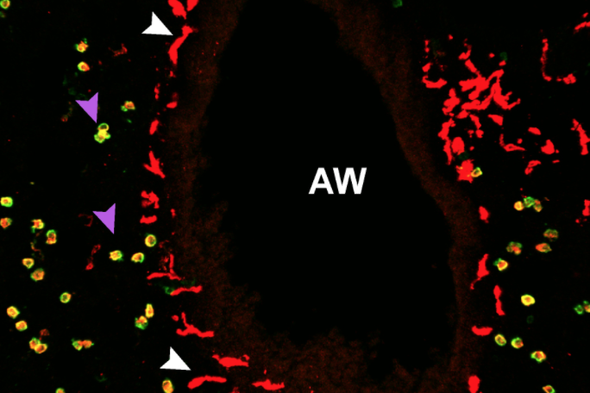
Секція легені миші. Білі стрілки вказують на NAM, а фіолетові — на AM-макрофаги.
Здебільшого першими на місце інфекції прибувають макрофаги — великі імунні клітини, які в прямому сенсі поїдають патогени. Утім, в легенях мишей, яких заразили вірусним грипом, значна частина цих клітин робила щось прямо протилежне: вони радше зменшували надлишок запальних процесів, — повідомляють дослідники в журналі Science Immunology. Ці "макрофаги-миротворці" є і в людських легенях й “можуть відіграти важливу роль у розробленні терапії проти COVID-19”, – каже імунолог Юфанг Ші з Університету Сучжоу, який не брав участі в дослідженні.
Дослідження цих клітин розпочалось кілька років тому, коли Камаль Ханна, імунолог з медичного центру Langone Health Нью-Йоркського університету, виявив щось надзвичайно цікаве. Тоді в його лабораторії вивчали групу макрофагів — не в легенях, щоправда, а в селезінці. Ханна з колегами помітили, що на ураженій патогенами тканині миші ці макрофаги сформували захисні кільця довкола насичених імунними клітинами ділянках, які “чимось нагадували туманності”, — згадує науковець. Проте ці макрофаги не просто ефектно виглядали. Коли їх усунули, миші, яких попередньо заразили невеликою кількістю бактерій-лістерій, одразу померли, хоча раніше вони, як правило, цю інфекцію досить легко переносили. Науковців вразило те, що коли одна група макрофагів одразу кинулась до вогнища інфекції, інша залишалась осторонь. “Ми подумали, що такий поділ праці повинен бути і в інших органах”, — розповідає Ханна. Стаття з описом відкриття вийшла у 2017 р. й заклала основи нового дослідження макрофагів в легенях.
У цьому органі більшість цих клітин живуть у невеликих повітряних мішечках, званих альвеолами. Але коли дослідники проаналізували легеневу тканину під мікроскопом, вони побачили, окрім звичайних макрофагів, ще невелику кількість тих, які суттєво від них відрізнялись. На відміну від альвеолярних макрофагів (AM), які є великими та круглими, ці рідкісні макрофаги були подовженими й мали довгі "руки" — і їх не було в альвеолах. Ці клітини назвали NAM-макрофагами (nerve- and airway-associated macrophages, “макрофаги, пов’язані з нервами та дихальними шляхами”), адже виявилось, що вони скупчуються біля дихальних шляхів і взаємодіють з тамтешніми нервами. “Усі дихальні шляхи усіяні цими клітинами”, — каже Ханна.
Його команда спершу позбавила мишей груп AM та NAM-макрофагів, а згодом разом з контрольною групою здорових мишей заразила їх вірусом грипу й порівняла кількість віріонів у всіх групах. Ці експерименти підтвердили тезу про “поділ праці”: AM-клітини борються з вірусом, тоді як NAM локалізують запальні процеси й запобігають пошкодженню здорової тканини.
Ця диференціація може бути надзвичайно важливою під час розроблення терапії проти COVID-19, – стверджує Маллар Бхатчарая, біолог, який спеціалізується на макрофагах, у Університеті Каліфорнії у Сан-Франциско. У мишей, яких позбавили NAM-макрофагів, дослідники, зокрема, виявили велику кількість молекул IL-6, які беруть участь у так званих “цитокінових штормах” у пацієнтів з важкою формою COVID-19. У недавньому дослідженні вчені дослідили рівень IL-6 у крові пацієнтів з Вуханя, які вилікувались від COVID-19, й тих, які померли від хвороби. У клінічних дослідженнях вже тестують антитіла, що блокують IL-6, – такі ліки, зокрема, використовують під час лікування ревматоїдного артриту — у пацієнтів з COVID-19.
Нове дослідження NAM-макрофагів не вказує, який зв’язок між функціонуванням цих клітин та їхнім переплетенням з нервами. Ханна сподівається встановити це у майбутніх дослідженнях на мишах, яких він планує позбавити NAM-клітин і досліджувати стан їхніх нервів під час різних типів інфекцій. Зв’язок між нервовою та імунною системами є значним полем для досліджень (відомо, зокрема, що хімічна передача сигналів між кишковими макрофагами та нервовими волокнами бере участь у контролі перестальтики — процесу, завдяки якому їжа рухається по травному тракту).
Найактуальніше питання про NAM-макрофаги сьогодні стосується їхньої ролі у COVID-19. Щоб спробувати відповісти на нього, Ханна працює разом з центром Langone Health, щоб отримати зразок легені людини, яка померла від COVID-19, що, утім, логістично складно і, можливо, ризиковано. Але ще більший ризик у світлі стрімкого зростання нових випадків хвороби, на думку Ханни, у тому, що його лабораторію закривають на карантин.
Esther Landhuis
Could Newly Found “Peacekeeping” Cells Be a Weapon against COVID-19?
Scientific American, 27/03/2020
Зреферував Є. Л.
29.03.2020